À PROPOS DU DOSSIER
Le dossier d'accompagnement vous aide à vivre durablement avec une maladie
chronique. Il vous offre la possibilité de noter ce qui a été discuté, de
trier vos documents et de les conserver à portée de main. Il a également
pour but de vous donner des suggestions sur où et qui peut vous aider et
comment vous pouvez, par exemple, préparer et suivre vos rendez-vous (voir
aussi ce que vous devez savoir avant, pendant et après le rendez-vous de
traitement).
Comment le dossier a-t-il été créé ?
Le dossier d'accompagnement a été élaboré par une équipe d'experts de
différentes disciplines (par exemple médecine, psychologie, sciences de la
santé), des personnes concernées et de leurs proches. Le Johannesstift
Diakonie gAG et le Tumor Center Berlin e.V. sont les éditeurs du dépliant
d'accompagnement.
Nous avons testé le dossier qui l'accompagne:
- lors d'une 1ère évaluation en 2020 (phase pilote ou test): il s'agissait
de la satisfaction et de la convivialité du dossier d'accompagnement -
pour plus d'informations, cliquez ici.
- lors d'une 2e évaluation 2021-2022 (en collaboration avec l'Institut de
recherche Havelhöhe): il s'agissait de l'impact du dossier
d'accompagnement - pour plus d'informations, cliquez ici.
- Les principales conclusions de 2023 peuvent être trouvées ici.
Votre avis est toujours important pour nous : nous recueillons
continuellement vos commentaires et expériences avec le dossier ci-joint.
Avec votre aide, nous pouvons mettre à jour régulièrement le dossier et
l’adapter encore mieux aux besoins des patients, de leurs proches et de ceux
qui les soignent et les conseillent. Le dépliant est distribué aux patients
des autorités sanitaires, des hôpitaux et des cabinets médicaux, par
exemple, et est principalement utilisé à Berlin mais aussi dans d'autres
Länder.
Depuis fin 2023, il y a eu des traductions ou traductions partielles du
dossier en langage facile et dans certaines langues étrangères (voir zone de
téléchargement). Si les offres de traduction existantes ne sont pas
suffisantes, veuillez nous faire part de vos commentaires détaillés sur ce
qui, selon vous, est nécessaire. Nous vérifions dans quelle mesure nous
pouvons procéder à des ajustements dans la limite de nos moyens financiers.
A qui est destiné le dossier ?
Les patients et leurs proches peuvent apporter le dossier avec eux à tous
les rendez-vous et l'utiliser pour préparer et assurer le suivi. Les
soignants et les conseillers peuvent utiliser le dossier pour avoir un
aperçu de la situation actuelle et de la progression de la maladie.
Comment le dossier est-il composé ?
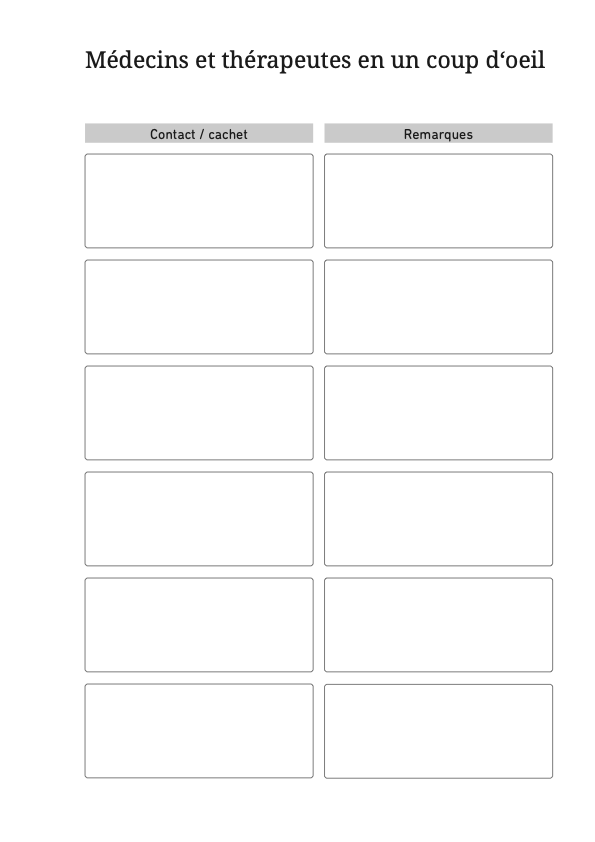
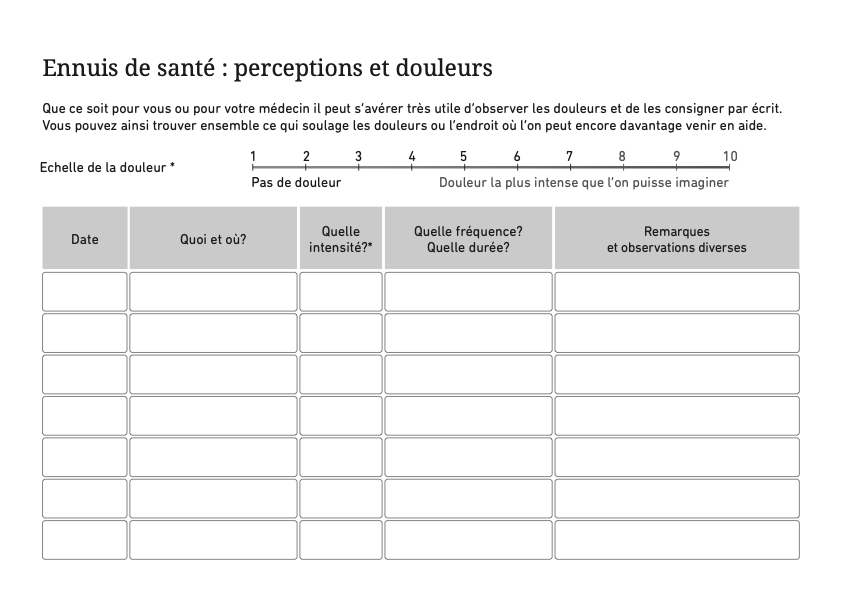
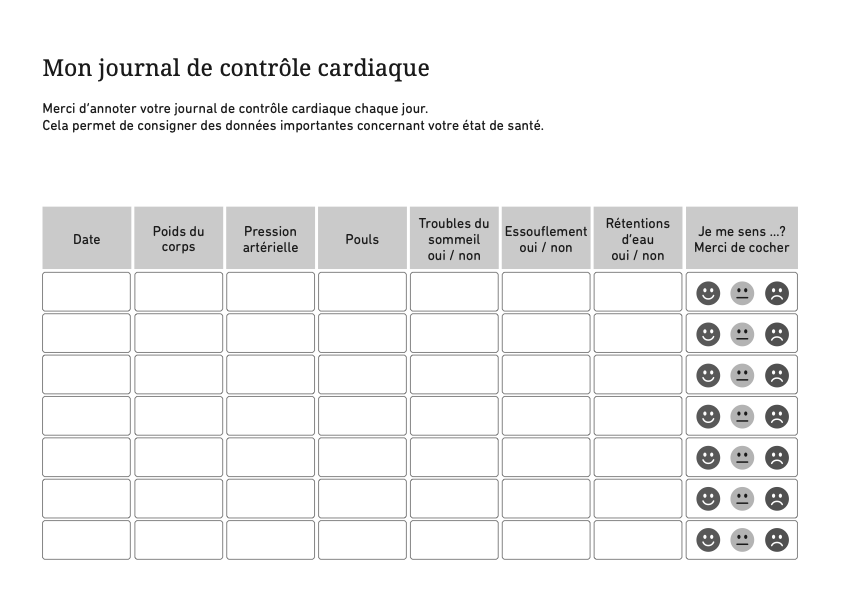
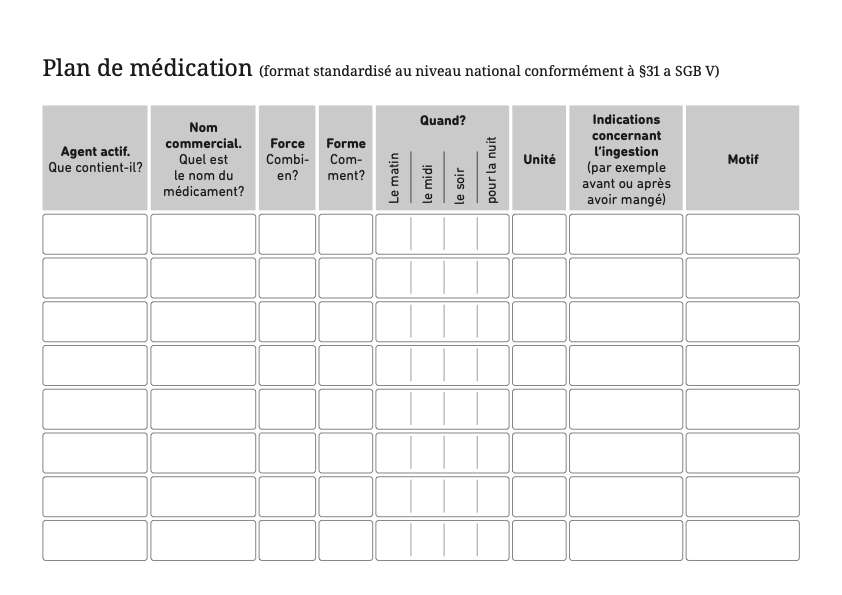
Le dossier est divisé en sept domaines avec de brèves informations,
suggestions et conseils. Vous pouvez classer des documents et des notes en
fonction du domaine. Le dossier contient des feuilles pour enregistrer vos
questions, notes, rendez-vous et données de votre équipe de traitement ou de
conseil. En outre, vous trouverez dans le dossier des feuilles pour saisir
les symptômes, les valeurs mesurées par vous-même ainsi que les médicaments.
Les listes de contrôle pour vous aider à planifier vos mesures de
précaution. La dernière section résume les adresses et sites Web importants.
Comment le projet est-il financé ?
Le projet est financé par le Département Sénatorial des Sciences, de la
Santé et des soins et la Sparda-Bank Berlin eG. Il ne perçoit aucun revenu
provenant de la publicité ou de sources similaires.
Que se passe-t-il ensuite à partir de 2024/25 ?
Nous nous efforçons actuellement de pérenniser le projet du dossier qui
l'accompagne. Outre le financement du dossier, cela implique également de
veiller à ce que le dossier soit encore mieux connu et puisse être utilisé
par encore plus de patients et de groupes ciblés. Nous vérifierons également
si le dossier 2024/25 peut également être proposé sous forme numérique en
coopération avec les caisses d'assurance maladie. Veuillez visiter notre
site Web régulièrement. Nous vous tiendrons au courant à partir de quand,du
lieu et de la manière dont vous pourrez utiliser le dossier sous forme
numérique.
Comment contacter l’équipe du dossier d’accompagnement
?
Par exemple pour des commandes, des suggestions ou des questions:
Appelez-nous: 030 762 891 110
Envoyez-nous un e-mail: begleitmappe@tzb.de